Заказать звонок
Зарегистрируйтесь прямо сейчас
Внутрикоронковая резорбция до прорезывания (ВКРП): обзор литературы и клинический случай
Michael Hülsmann, Prof. Dr., Joséfine Gehrig, Dr.
Journal Endo Sapiens, 2025
Journal Endo Sapiens, 2025
Резюме
Предпосылки:
Внутрикоронковая резорбция до прорезывания (ВКРП) — редкая патология постоянных зубов и еще реже встречается в молочных зубах.
Внутрикоронковая резорбция до прорезывания (ВКРП) — редкая патология постоянных зубов и еще реже встречается в молочных зубах.
Заключение:
Своевременная диагностика ВКРП имеет решающее значение для предотвращения преждевременной потери пораженного зуба. Сохранение витальности пульпы может быть возможным.
Своевременная диагностика ВКРП имеет решающее значение для предотвращения преждевременной потери пораженного зуба. Сохранение витальности пульпы может быть возможным.
Описание случая:
В данном клиническом случае описана витальная терапия пульпы как постоянного, так и молочного зуба с проявлениями ВКРП. Также проведен обзор литературы по этой редкой стоматологической патологии.
В данном клиническом случае описана витальная терапия пульпы как постоянного, так и молочного зуба с проявлениями ВКРП. Также проведен обзор литературы по этой редкой стоматологической патологии.
Ключевые слова:
внутрикоронковая резорбция до прорезывания, ВКРП, пульпотомия, Биодентин, витальная терапия пульпы.
внутрикоронковая резорбция до прорезывания, ВКРП, пульпотомия, Биодентин, витальная терапия пульпы.
Введение
Термин внутрикоронковая резорбция до прорезывания описывает форму резорбции твердых тканей зуба, начинающуюся до прорезывания и затрагивающую внутренние структуры полностью сформированной коронки еще непрорезавшегося зуба (рис. 1a–b).
Из-за неясной этиологии этого заболевания в литературе используются различные термины, обозначающие одно и то же явление:
Единичные клинические случаи этого редкого явления можно найти уже в 1940-х годах. Описание соответствующего клинического случая, приведенное Skillen в 1941 году, считается первой публикацией, посвященной данной патологии (Skillen, 1941).
- «интрафолликулярный кариес»
- «скрытый кариес»
- «кариес до прорезывания»
- «оккультный кариес»
- «фторная бомба»
- «фторный синдром»
- «радиопрозрачное поражение, напоминающее кариес»
- «внутрикоронковая резорбция до прорезывания»
- «внутримуральная резорбция до прорезывания»
- «идиопатическая внешняя резорбция непрорезавшихся постоянных зубов»
Также встречаются полностью вводящие в заблуждение обозначения, такие как:
Количество опубликованных клинических случаев ВКРП предполагается примерно около 50, из них лишь два относятся к внутрикоронковым резорбциям в молочных зубах (Al-Batayneh & AlTawashi, 2020).
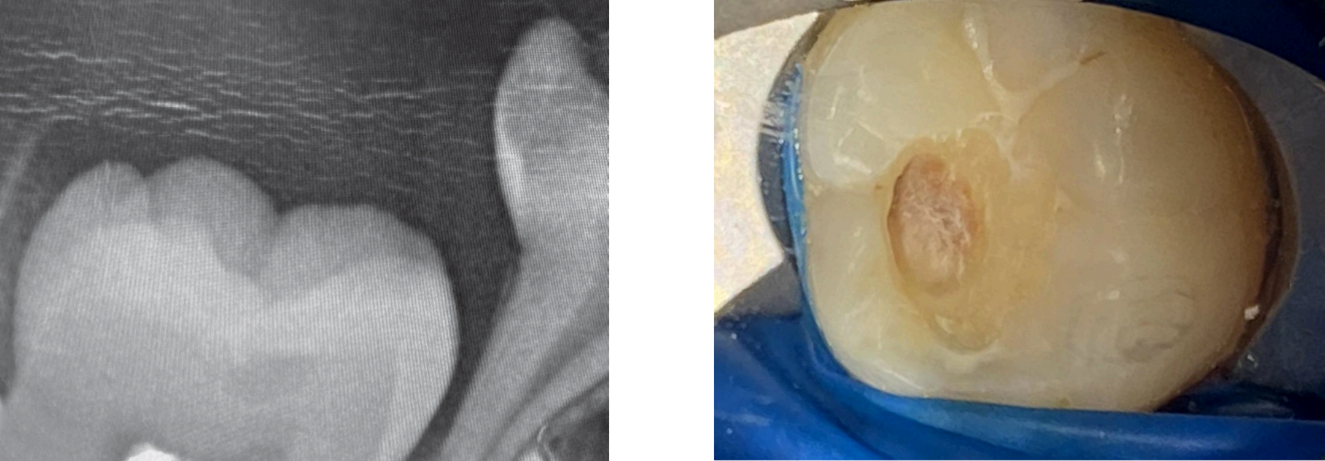
Рис. 1. а: На прицельной (bitewing) рентгенограмме выявлен внутрикоронковый дефект в непрорезавшемся первом моляре нижней челюсти справа у 6-летней девочки, при отсутствии каких-либо клинических признаков кариеса. б: После прорезывания витальный и бессимптомный моляр был восстановлен композитной пломбой после удаления грануляционной ткани, без обнажения пульпы. На момент лечения пациентке было 7,5 лет.
Распространенность ВКРП
В 2000 году Seow привел данные о 25 клинических отчетах, включающих 60 случаев ВКРП (Seow, 2000). Согласно Al-Batayneh и AlTawashi (2020), распространенность ВКРП составляет примерно 1 % среди детей. Анализ панорамных и прицельных (bitewing) рентгенограмм непрорезавшихся зубов показывает распространенность в 2–6 % детей и 1–2 % непрорезавшихся постоянных зубов.
В исследовании панорамных рентгенограмм 1 571 иорданских детей в возрасте от 6 до 10 лет ВКРП была обнаружена у 8,1 % пациентов и в 0,62 % зубов. Ни в одном случае не было поражено более одного зуба; чаще всего поражались первые нижнечелюстные премоляры (Al-Batayneh et al., 2014).
В недавнем обзоре сообщается о вариациях распространенности:
- 0,2–27,3 % среди детей,
- 0,2–3,2 % среди обследованных зубов.
В недавнем исследовании Shimabukuro и соавт. (2024) проанализировали КЛКТ 1 530 пациентов моложе 20 лет с 10 576 непрорезавшимися зубами.
- У 1,96 % пациентов и
- 0,31 % зубов (n = 33) был диагностирован ВКРП.
Однако в противоположность этим данным, Özden и Uzun с соавт. сообщили, что у одного пациента нередко поражается несколько зубов (Özden & Acikgoz, 2009; Uzun et al., 2015).
Demirtas и соавт. (2016a) в турецкой популяции исследовали 1 317 КЛКТ и сообщили о ВКРП у:
Данные о возрасте пациентов в этом исследовании не представлены.
- 15,3 % пациентов (42 из 278),
- 3,5 % непрорезавшихся зубов (48 из 1 384),
Данные о возрасте пациентов в этом исследовании не представлены.
В исследовании Ngamsom и соавт. (2024), включившем КЛКТ 590 непрорезавшихся зубов у 380 тайских пациентов в возрасте от 7 до 69 лет, выявлена:
- распространенность среди пациентов — 20 %,
- распространенность среди зубов — 13,6 %.
Asokan и соавт. (2022) при исследовании 5 012 тамильских детей младше 14 лет сообщили о:
Возможные этнические причины таких различий остаются на уровне гипотез.
- распространенности среди зубов — 0,4 %,
- среди пациентов — 3,2 %.
Возможные этнические причины таких различий остаются на уровне гипотез.
Manmontri и соавт. (2018) при изучении панорамных рентгенограмм 1 599 тайцев в возрасте от 4 до 20 лет обнаружили:
- распространенность среди зубов — 0,23 %,
- среди пациентов — 1,63 %.
В то же время, в исследовании Ngamsom и соавт. (2024) наибольшую распространенность имели:
- нижние моляры — 18,6 %,
- сверхкомплектные зубы — 17,6 %,
- верхние моляры — 13,3 %,
- верхние клыки — 11,6 %.
Важно учитывать, что КЛКТ, как правило, выявляют более высокую распространенность ВКРП, как показано в работе Demirtas и соавт. (2016b), однако КЛКТ значительно реже применяются у детей с непрорезавшимися зубами. Обычно раньше выполняются панорамные или прицельные рентгенограммы, что позволяет захватить больше непрорезавшихся зубов.
Shimabukuro и соавт. (2014) указали, что чаще всего ВКРП встречалась в непрорезавшихся нижних третьих молярах (n = 10; 3,09 % от всех нижних моляров), затем следовали верхние третьи моляры (n = 6; 1,55 %), что согласуется с результатами Demirtas и соавт. (2016a).
В исследовании, сравнивающем КЛКТ с панорамными снимками, чаще всего поражались третьи моляры (59,5 %), причем 51,9 % поражений ВКРП были обнаружены в эктопически расположенных зубах (Demirtas et al., 2016).
В недавнем исследовании, посвященном ВКРП у ортодонтических пациентов, у 49 из 3 143 пациентов (1,56 %) были обнаружены признаки ВКРП на рентгенограммах. При рентгенологическом наблюдении спустя 36 (±8,1) месяцев в 89,1 % случаев поражения не увеличились в размере (Gurdan et al., 2023).
Большинство исследований не выявило связи ВКРП с полом, этнической принадлежностью, общим состоянием здоровья или историей фторирования питьевой воды (Özden & Acikgoz, 2009; Uzun et al., 2015).
Однако Shimabukuro et al. (2014) выявили достоверно более высокую распространенность у женщин:
- среди пациентов: 2,89 % (женщины) против 1,26 % (мужчины),
- среди зубов: 0,54 % против 0,17 % соответственно.
Систематических исследований по распространенности ВКРП в молочных зубах не проводилось (см. рис. 1a–b).
Отчеты о распространенности ВКРП значительно разнятся в зависимости от возрастной группы и используемого метода визуализации. В некоторых исследованиях наиболее часто пораженными зубами оказывались премоляры, вторые и третьи моляры. Однако это может объясняться методологическими особенностями: данные зубы часто остаются непрорезавшимися на момент первой рентгенографии, и их коронки могут быть невидимы на прицельных снимках (Al-Batayneh et al., 2014; Özden & Acikgoz, 2009; Uzun et al., 2015).
После прорезывания надежная рентгенодиагностика ВКРП и четкое разграничение с внешней резорбцией, возникшей после прорезывания, часто становятся невозможными.
При сравнении прицельных и панорамных рентгенограмм:
- bitewing-рентгенограммы показали распространённость 6 % среди пациентов и 2 % среди зубов,
- панорамные — 3 % среди пациентов и 0,5 % среди зубов.
В двух исследованиях этой же группы (Seow et al., 1999a, 1996) наибольшее поражение наблюдалось у:
- нижних первых постоянных моляров,
- верхних первых постоянных моляров,
- нижних вторых премоляров,
- нижних вторых постоянных моляров.
В двух исследованиях с использованием прицельных (bitewing) рентгенограмм распространённость PEIR составила:
- 6,4 % и 3,3 % среди пациентов,
- 1,6 % и 0,48 % среди непрорезавшихся зубов соответственно (Seow et al., 1999a,b).
В сравнительном исследовании австралийской и саудовской популяции выявлена связь между наличием ВКРП и задержкой развития зубов (Al-Tuwirqi & Seow, 2017).
Классификация ВКРП
Первая классификация ВКРП была предложена Seow et al. (1999a) и включала три степени:
- Степень I – поражение < 1/3 толщины дентина
- Степень II – поражение = 1/3 толщины дентина
- Степень III – поражение > 1/3 толщины дентина
Özden и Acikgoz (2009), Demirtas et al. (2016a) и Manmontri et al. (2017) применяли расширенную классификацию по пяти баллам, основанную на рентгенографической протяженности резорбции:
- Оценка 1: < 1/3 толщины дентина
- Оценка 2: >1/3, но <2/3
- Оценка 3: >2/3 без поражения эмали
- Оценка 4: дефект распространяется на эмаль
- Оценка 5: дефект достигает пульпарной камеры
Позже эту классификацию использовали Couchene et al. (2020) в систематическом обзоре, при анализе вариантов лечения ВКРП.
Недавно Yüksel et al. (2023) предложили новую классификацию ВКРП на основе панорамных снимков 64 546 пациентов в отделении дентомаксиллофасциальной радиологии. ВКРП был выявлен у 164 пациентов (средний возраст 51,4 ± 15,6 лет; 33,5 % — мужчины, 66,5 % — женщины), 25 пациентов имели множественные ВКРП-очаги. Наиболее часто поражались верхние третьи моляры.
Новая классификация делит ВКРП по локализации и степени распространения на 15 категорий:
- Только эмаль
- Дентин < 1/3
- Дентин от 1/3 до 2/3
- Дентин > 2/3
- Эмаль и дентин < 1/3
- Эмаль и дентин от 1/3 до 2/3
- Эмаль и дентин > 2/3
- Дентин и корень < 1/3
- Дентин и корень от 1/3 до 2/3
- Дентин и корень > 2/3
- Эмаль, дентин и корень < 1/3
- Эмаль, дентин и корень от 1/3 до 2/3
- Эмаль, дентин и корень > 2/3
- Только корень
- Эмаль и корень
Большинство обнаруженных поражений было отнесено к группам, охватывающим:
- эмаль и дентин на глубину от 1/3 до 2/3 (группа 6) и
- более чем на 2/3 (группа 7).
Клиническое значение и терапевтические последствия этих классификаций остаются неясными и не были обсуждены авторами.
Этиология
На протяжении десятилетий было выдвинуто множество различных и противоречивых гипотез о причинах возникновения ВКРП.
Seow (2000) также отметил, что по литературным данным, распространенность скрытого кариеса варьирует от 0,8 до 50 % в зависимости от возраста обследуемых, что существенно отличается от показателей для ВКРП.
Seow и соавт. (2000) предложили рассматривать ВКРП как разновидность скрытого кариеса, развивающегося либо до, либо после прорезывания зуба. Согласно этой гипотезе, этиология ВКРП до прорезывания остается неясной, а постпрорезывательные поражения объясняются подповерхностным кариесом в области фиссур. Однако эта теория не может объяснить наличие витальной грануляционной ткани в поражениях до прорезывания и отсутствие кариозного дентина в поражениях после прорезывания.
В стоматологической литературе обсуждаются и другие возможные причины ВКРП (Al-Batayneh & AlTawashi, 2020; Omar et al., 2015; Seow, 2003), в том числе:
- воспаление пульпы или периапикальной области молочных зубов с разрушением эпителия вокруг зачатка постоянного зуба (не объясняет резорбцию в молочных зубах);
- кариес (маловероятно, так как колонизация непрорезавшегося зуба кариесогенными микроорганизмами невозможна);
- дефекты дентина;
- дефекты эмали (гипоплазия или гипоминерализация);
- идиопатическая природа;
- внешняя резорбция.
«Фторная бомба» — еще одна гипотеза, согласно которой фтор в высоких концентрациях может реминерализировать начальные поражения или замедлить развитие кариеса в эмали, особенно в глубоких и узких фиссурах, в то время как разрушение может прогрессировать в подлежащем дентине (Seow, 2000).
Также предполагается, что — аналогично инвазивной наружной резорбции — дефект в области соединения эмали и цемента (СЭЦ) может служить входными воротами, через которые кластические клетки проникают в коронку и вызывают резорбцию дентина. Еще одна гипотеза предполагает, что нарушения внутреннего эмалевого эпителия в процессе развития зуба могут приводить к прямому контакту соединительной ткани с эмалью, провоцируя резорбцию.
Известно, что пульпа хорошо защищена от резорбции благодаря так называемой периканальной резорбционно-устойчивой оболочке (ПРУО), как показано в исследованиях по инвазивной цервикальной резорбции (Patel et al., 2009; Chen et al., 2021).
Предполагается, что резорбирующие клетки происходят из недифференцированных клеток зубного сосочка или окружающей кости (Omar et al., 2015; Spierer Weil & Fuks, 2014). Резорбированный дентин замещается грануляционной тканью, тогда как в окружающих участках сохраняется структурно организованный дентин и невоспалённая пульпа.
На сегодняшний день наиболее правдоподобной гипотезой считается следующая: дефект в эмалевом эпителии во время формирования коронки позволяет соединительной ткани проникнуть вглубь и вступить в контакт с коронковым дентином, что инициирует внутрикоронковую резорбцию (Al-Batayneh & AlTawashi, 2020; Omar et al., 2015; Seow, 2003).
Системных этологических факторов до настоящего времени не выявлено, однако предполагается связь с местными нарушениями развития, включая:
- эктопическое положение зуба (13–28 % зубов с PEIR),
- задержку развития зубов,
- сверхкомплектные зубы (Al-Batayneh & AlTawashi, 2020; Seow, 2003).
Эктопическое положение зуба может быть связано с повышенным давлением на зачаток, что может привести к повреждению эпителиального покрытия эмали (Ngamsom et al., 2024).
Внутреннее происхождение ВКРП считается маловероятным, поскольку в большинстве клинических случаев описаны:
- витальная пульпа и
- неповрежденная твердая оболочка коронки.
Вопрос о том, связана ли ВКРП с инвазивной цервикальной резорбцией (ныне чаще называемой внешней цервикальной резорбцией ВЦР, и может ли ВКРП рассматриваться как ее вариант, пока не обсуждался и не исследовался.
Таким образом, можно сделать вывод, что этиология ВКРП остается невыясненной. Наиболее вероятной причиной считается проникновение резорбирующих клеток через дефект в области соединения цемента и эмали с последующей резорбцией неполностью минерализованного коронкового дентина.
Клиническая картина и диагностика
Поскольку резорбция зубных тканей обычно протекает бессимптомно, ВКРП чаще всего обнаруживается случайно.
Поражения, развившиеся до прорезывания зуба, выявляются только при проведении рентгенографии соответствующей области. Однако на стадии формирования коронки обычно нет показаний для рентгенологического обследования.
Резорбция возникает после формирования коронки (Seow, 2003) и, как правило, прогрессирует медленно (Omar et al., 2015). После прорезывания в полость рта резорбция в большинстве случаев продолжает медленно развиваться без симптомов. Коронка зуба остается внешне интактной, без видимых поражений.
Однако дополнительное бактериальное заражение — через кариозные или не кариозные дефекты эмали — может ускорить резорбцию, и дефект будет напоминать кариес как визуально, так и на рентгене.
Периапикальные и прицельные (bitewing) рентгенограммы выявляют больше случаев ВКРП, чем панорамные снимки.
Боль и другие симптомы обычно возникают только при воспалении или инфицировании пульпы (Omar et al., 2015).
Некоторые авторы (Al-Batayneh & AlTawashi, 2020; Omar et al., 2015; Demirtas et al., 2016a) полагают, что многие случаи так называемого «скрытого кариеса» на самом деле представляют собой внутрикоронковую резорбцию, которая после прорезывания и бактериальной инвазии переходит в кариес.
Конусно-лучевая компьютерная томография (КЛКТ) обеспечивает наилучшую диагностическую точность и позволяет оценить трехмерную протяженность резорбции и вовлеченность пульпы.
В исследовании 733 пациентов ВКРП была диагностирована у:
- 3,1 % по обычной рентгенографии,
- 9,5 % по данным КЛКТ (Demirtas et al., 2016b).
Результаты при использовании КЛКТ зависят, в частности, от размера вокселя, однако применение КЛКТ у детей с низкой вероятностью ВКРП не оправдано (Al-Batayneh & AlTawashi, 2020; Demirtas et al., 2016a; Ari, 2014).
Обычно поражается один зуб (Al-Batayneh & AlTawashi, 2020), но описаны случаи множественного поражения (Özden & Acikgoz, 2009; Uzun et al., 2015; Demirtas et al., 2016a).
На рентгенограмме — панорамной, прицельной или одиночного зуба — ВКРП обычно проявляется как четко очерченный дефект с резкими границами в области коронки, чаще всего вблизи соединения эмали и цемента (СЭЦ) и с распространением на коронковый дентин (Al-Batayneh & AlTawashi, 2020).
Дифференциальная диагностика
Следует учитывать:
- Кариес: обычно имеет диффузные границы на рентгене, что отличает его от ВКРП.
- Внутренняя воспалительная резорбция: начинается с хронического воспаления пульпы и имеет рентгенологически видимую связь с пульпой. Так как воспаление пульпы до прорезывания маловероятно, внутреннюю резорбцию можно исключить.
- Инвазивная внешняя цервикальная резорбция (ВЦР): характеризуется проникновением резорбирующих клеток через цементный дефект и пальцевидным распространением в дентине без вовлечения пульпы. Полностью исключить ее как дифференциальный диагноз невозможно. Возможно, ВКРП представляет собой разновидность ВЦР, однако факторы, предположительно вызывающие ВЦР (например, вирусы кошек или игра на духовых инструментах), вряд ли применимы к ВКРП.
Особое значение для ранней диагностика ВКРП имеют ортодонты и детские стоматологи (Walton, 1980; Rankow et al., 1986).
Если ВКРП диагностируется поздно, после прорезывания, может наблюдаться разрушение окклюзионной поверхности эмали и подлежащего дентина, а также вторичный кариес, что может привести к неправильной диагностике как «скрытый кариес» (Al-Batayneh & AlTawashi, 2020; Omar et al., 2015; Gurdan et al., 2023).
Гистология и микробиология
Данные по гистологии и микробиологии ВКРП ограничены и частично противоречивы.
В отдельных сообщениях описаны:
- некротическая, но невоспаленная ткань;
- случаи с воспаленной или инфицированной тканью, а также с вовлечением костной ткани.
Гистологических доказательств наличия кариозного дентина в ВКРП-очагах не выявлено
(Spierer Weil & Fuks, 2014; Seow, 1999; Seow et al., 1999b; Alon et al., 2023).
(Spierer Weil & Fuks, 2014; Seow, 1999; Seow et al., 1999b; Alon et al., 2023).
Неоднократно обнаруживались резорбтивные клетки:
- многоядерные клетки,
- остеокласты,
- макрофаги,
- гигантские клетки,
- хронические воспалительные клетки
Лечение
Ожидаемо, доказательной базы для стандартизированных методов лечения ВКРП в настоящее время не существует (Chouchene et al., 2020); имеющиеся рекомендации в основном основаны на отдельных клинических случаях.
В зависимости от клинической ситуации — включая характер резорбции (прогрессирующая или стационарная) и время постановки диагноза (до или после прорезывания) — можно выделить следующие общепринятые терапевтические цели:
Непрорезавшиеся зубы
Для предотвращения прогрессирования резорбции наибольшую пользу может принести максимально раннее вмешательство, однако его осуществление ограничено возможностью доступа к очагу поражения, а также сотрудничеством пациентов, особенно у детей.
- При наличии небольшого поражения, удаленного от пульпы, целесообразен подход «наблюдение и контроль» до тех пор, пока прорезывание не позволит провести лечение (Holan et al., 2017; Manmotri et al., 2017).
- В случае прогрессирующего поражения, приближающегося к пульпе, предпочтительным является немедленное хирургическое лечение
- Некоторые авторы рекомендуют хирургическое вскрытие — удаление десны, покрывающей непрорезавшийся постоянный второй моляр. В зависимости от стадии прорезывания может быть достаточным просто рассечение мягких тканей, покрывающих коронку (Holan et al., 1994; Davidovich et al., 2005; Spierer Weil & Fuks, 2014).
Прорезавшиеся зубы
В зависимости от возраста пациента и его поведения процедура иногда требует проведения под общим наркозом или седацией с ингаляционным наркозом
(Spierer Weil & Fuks, 2014; см. также клинический случай 2).
(Spierer Weil & Fuks, 2014; см. также клинический случай 2).
Основные этапы и подходы:
1. Полное удаление грануляционной ткани:
Может потребоваться широкий доступ, что значительно снижает устойчивость зуба к перелому, вплоть до трещин коронки (Counihan & O’Connell, 2012).
Рекомендуется использование экскаватора-ложечки с обильным орошением гипохлоритом натрия.
2. В большинстве случаев пульпа не вовлечена и защищена слоя интактного дентина.
Поэтому главной целью лечения должно быть сохранение витальности пульпы, чтобы обеспечить завершение формирования корня.
3. При обнажении пульпы целью лечения должно стать сохранение хотя бы частичной витальности, чтобы позволить дальнейший рост корня.
Возможные методы — пульпотомия или регенеративное эндодонтическое лечение (РЭЛ).
4. Если воспаленная пульпа необратимо поражена, предпочтительны регенеративное лечение пульпы (РЛП) или апикальное закрытие с использованием биосовместимых и остеокондуктивных материалов.
5. Как показали многие клинические случаи, сохранение полной или частичной витальности пульпы возможно с помощью прямого покрытия пульпы или пульпотомии (Spierer & Weil, 2014; Counihan & O’Connell, 2012).
6. Доступ к коронковому дентину, который обычно расположен в области соединения эмали и цемента, должен быть точно идентифицирован при удалении грануляционной ткани и герметично закрыт, чтобы предотвратить повторное проникновение резорбирующих клеток и рецидив поражения.
7. Часто массивное разрушение твердых тканей коронки требует надлежащего восстановления, чтобы:
○ обеспечить жевательную функцию,
○ предотвратить дальнейшую потерю твердых тканей.
Это может потребовать реставрации металлической коронкой (у детей — из нержавеющей стали)или даже полной ортопедической коронки — даже в раннем возрасте.
8. В случае разрушения зуба, не подлежащего восстановлению, следует рассмотреть:
○ удаление зуба,
○ ортодонтическое закрытие дефекта,
○ трансплантация
(Counihan & O’Connell, 2012).
1. Полное удаление грануляционной ткани:
Может потребоваться широкий доступ, что значительно снижает устойчивость зуба к перелому, вплоть до трещин коронки (Counihan & O’Connell, 2012).
Рекомендуется использование экскаватора-ложечки с обильным орошением гипохлоритом натрия.
2. В большинстве случаев пульпа не вовлечена и защищена слоя интактного дентина.
Поэтому главной целью лечения должно быть сохранение витальности пульпы, чтобы обеспечить завершение формирования корня.
3. При обнажении пульпы целью лечения должно стать сохранение хотя бы частичной витальности, чтобы позволить дальнейший рост корня.
Возможные методы — пульпотомия или регенеративное эндодонтическое лечение (РЭЛ).
4. Если воспаленная пульпа необратимо поражена, предпочтительны регенеративное лечение пульпы (РЛП) или апикальное закрытие с использованием биосовместимых и остеокондуктивных материалов.
5. Как показали многие клинические случаи, сохранение полной или частичной витальности пульпы возможно с помощью прямого покрытия пульпы или пульпотомии (Spierer & Weil, 2014; Counihan & O’Connell, 2012).
6. Доступ к коронковому дентину, который обычно расположен в области соединения эмали и цемента, должен быть точно идентифицирован при удалении грануляционной ткани и герметично закрыт, чтобы предотвратить повторное проникновение резорбирующих клеток и рецидив поражения.
7. Часто массивное разрушение твердых тканей коронки требует надлежащего восстановления, чтобы:
○ обеспечить жевательную функцию,
○ предотвратить дальнейшую потерю твердых тканей.
Это может потребовать реставрации металлической коронкой (у детей — из нержавеющей стали)или даже полной ортопедической коронки — даже в раннем возрасте.
8. В случае разрушения зуба, не подлежащего восстановлению, следует рассмотреть:
○ удаление зуба,
○ ортодонтическое закрытие дефекта,
○ трансплантация
(Counihan & O’Connell, 2012).
При лечении частично прорезавшихся зубов установка коффердама может быть затруднительной или невозможной.

Рис. 2. a: Клиническое фото, сделанное в детской стоматологической клинике, демонстрирует выраженный отек шейных мягких тканей в области второго нижнего премоляра. Зуб не полностью прорезался и не имеет признаков кариеса. b: Рентгенограмма, выполненная в детской клинике, показывает внутрикоронковое просветление неправильной формы с четкими границами. Поражение распространяется инцизально до соединения эмали и цемента (CEJ)и, по-видимому, достигает или почти достигает пульпы в своей глубочайшей точке. Между очагом и пульпой, возможно, присутствует тонкий слой дентина, однако его целостность под вопросом. Изображение не позволяет определить наличие возможных каналов инвазии (мезиальных или дистальных), перфораций или других дефектов в области СЭЦ. Также невозможно достоверно оценить состояние периапикальной кости. c: Рентгенограмма, выполненная в эндодонтическом кабинете, показывает внутрикоронковую резорбтивную зону, преимущественно локализованную в мезиальной части коронки, с распространением в дистальную половину. Формирование корня еще не завершено, апекс широко открыт. Признаков периапикального воспаления не выявлено.
Протокол лечения должен учитывать:
- размер, локализацию и прогрессирование резорбтивного поражения,
- степень разрушения коронковой части зуба,
- возраст и степень сотрудничества пациента,
- предполагаемую дату прорезывания,
- а также стратегическое значение зуба.
Если ВКРП диагностирован до прорезывания зуба, рекомендуется проводить рентгенологический и клинический контроль каждые 6 месяцев (при больших поражениях) или раз в 12 месяцев (при небольших поражениях).
Варианты лечения включают:
- наблюдение и лечение после частичного или полного прорезывания
- (Al-Batayneh & AlTawashi, 2020; Uzun et al., 2015; Le et al., 2020; Gurdan et al., 2023; Manmotri et al., 2017), поскольку увеличение размера дефектов происходит медленно (Gurdan et al., 2023) или поражения могут даже оставаться стабильными (Manmotri et al., 2017);
- хирургическое вскрытие зуба и, при необходимости, временная реставрация до полного прорезывания;
- удаление зубов, не подлежащих восстановлению
Chouchene et al. (2020) представили алгоритм (flow-chart) для выбора лечения PEIR, но при этом особо подчеркнули, что в литературе отсутствует единое мнение по вопросу терапии ВКРП.
Клинические случаи
Случай 1
10-летняя девочка была направлена детским стоматологом для диагностики и лечения атипичного внутрикоронкового поражения в области прорезывающегося симптомного второго нижнего правого премоляра, при отсутствии признаков окклюзионного кариеса.
Медицинский анамнез — без особенностей.
Стоматологический анамнез — гипоминерализация всех первых постоянных моляров и зуба 11.
Стоматологический анамнез — гипоминерализация всех первых постоянных моляров и зуба 11.
Несколькими неделями ранее пациентка вместе с родителями обратилась к стоматологу с жалобами на сильную боль в области зуба 45 и привкус гноя по ночам. По сообщению детского стоматолога, тогда наблюдалось значительное вздутие щечных мягких тканей в области левого нижнего премоляра (рис. 2a).
Зуб дал положительную реакцию на холодовой тест.
Кариеса не выявлено, зуб был стабилен, перкуссия безболезненна, пародонтальные карманы в пределах нормы.
Кариеса не выявлено, зуб был стабилен, перкуссия безболезненна, пародонтальные карманы в пределах нормы.
На момент обращения в эндодонтическую клинику пациентка не испытывала боли, пальпация и перкуссия не вызывали боли, отека в области прорезывающегося зуба 45 не было, гной и экссудат отсутствовали.
После осмотра и проведения рентгенографии (рис. 2b) пациентка была направлена к эндодонтисту для дальнейшего лечения.
Так как на рентгенограмме, выполненной направившим врачом, верхушка корня не просматривалась, была выполнена новая прицельная рентгенограмма одного зуба (рис. 2c), на которой выявлены:
- незавершенное формирование корня,
- широкий корневой канал,
- широкое апикальное отверстие,
- отсутствие признаков периапикального воспаления.

Рис. 3. a: Сразу после вскрытия интактной эмали без кариеса наблюдалось обильное кровотечение. b: Полость была полностью заполнена грануляционной тканью, достигающей уровня зубной пульпы. c: После достижения гемостаза обнажённая пульпа была покрыта материалом Biodentine. d: Выполнена адгезивная коронковая реставрация композитом. e: Контрольная рентгенограмма после внесения Biodentine и проведения адгезивной реставрации. f: Продолжение прорезывания второго нижнего премоляра через 1 год после лечения. g: Рентгенологический контроль через 1 год (увеличенный фрагмент панорамного снимка). Так как из-за выраженного рвотного рефлекса пациентки не удалось выполнить прицельную рентгенограмму, была использована панорамная, которая также позволила оценить другие зубы на предмет возможной резорбции. Периапикальная область обработанного зуба — без признаков воспаления, отмечено продолжение формирования корня. Тест на витальность дал слабую положительную реакцию. h: Рентгенограмма через 3 года, демонстрирующая завершенное формирование корня и здоровую периапикальную костную ткань.тВнутрикоронковая полость частично не заполнена в мезиальной и дистальной частях. Тест на чувствительность к холоду по-прежнему вызывает слабую положительную реакцию, что указывает на сохранение (хоть и сниженной) витальности пульпы.
Был поставлен диагноз: внутрикоронковая резорбция до прорезывания.
После информирования родителей пациентки и получения информированного согласия, было принято решение препарировать доступ к коронке с целью осмотра поражения. Несмотря на выраженную тревожность ребенка и ограниченное сотрудничество, лечение под общим наркозом не потребовалось.
После анестезии был выполнен коронковый доступ при относительной изоляции зуба при помощи ватных валиков, так как коффердам невозможно было зафиксировать на частично прорезавшейся коронке зуба.
Сразу после вскрытия интактной и некариозной эмали наблюдалось обильное кровотечение (рис. 3a), при этом кариозный дентин отсутствовал. Полость была заполнена кровоточащей грануляционной тканью (рис. 3b), которая была постепенно удалена с помощью шаровидных боров и экскаватора-ложечки с орошением 3% раствором гипохлорита натрия.
При осмотре под дентальным микроскопом в пульпарной камере не обнаружено остаточной грануляционной ткани или продолжающегося кровотечения.
Во время процедуры произошло обнажение пульпы. Первоначальные попытки остановить кровотечение путем обильного орошения 3% NaOCl были безуспешны, но гемостаз был достигнут в устье корневого канала после завершения препарирования и очистки пульпарной камеры.
Вход резорбции выявлен не был. Мезиальная стенка полости, где предполагался возможный вход, оказалась интактной, без признаков перфорации.
Обнаженная, но не кровоточащая пульпа была покрыта материалом Biodentine (Septodont, Niederkassel, Германия) (рис. 3c). Затем была выполнена адгезивная коронковая реставрация (рис. 3d), и сделан контрольный рентгеновский снимок, подтверждающий правильное размещение Biodentine (рис. 3e).
Динамическое наблюдение
На контрольном осмотре через 1 год пациентка сообщила об отсутствии каких-либо симптомов на протяжении всего периода наблюдения, что было подтверждено клиническим обследованием. Зуб продолжал прорезываться, коронка практически достигла жевательной плоскости (рис. 3f).
Пульпа дала слабую положительную реакцию на холодовой тест, перкуссия и пальпация не вызвали болезненности.
Из-за выраженного рвотного рефлекса пациентки не удалось получить качественную прицельную рентгенограмму, однако панорамный снимок (рис. 3g) показал:
- продолжение формирования корня,
- увеличение длины и толщины корневых стенок,
- прогрессирующее апикальное закрытие,
- отсутствие признаков периапикального воспаления.
Сравнение предоперационного и контрольного снимков, положительная реакция пульпы и продолжение прорезывания зуба подтверждают успешный исход витальной терапии пульпы.
Дополнительных очагов резорбции на других зубах на панорамной рентгенограмме обнаружено не было.
На контрольном осмотре через 3 года сохранялась полная клиническая бессимптомность и было подтверждено завершение формирования корня без признаков периапикального воспаления (рис. 3h).

Рис. 4. a: Второй молочный нижний моляр с коронковой полостью, заполненной грануляционной тканью, но без признаков кариозного дентина. b: Рентгенограмма зуба 85. Изображение показывает обширную внутрикоронковую резорбцию, сопровождающуюся диффузными кальцификатоподобными структурами в пульпарной камере. Виден мезиальный дефект в области соединения цемента и дентина, который, вероятно, служит порталом входа для резорбирующей ткани. c: Реставрация зуба с использованием металлической коронки из нержавеющей стали. d: Более чем через два года после начального лечения металлическая коронка отделилась от оставшихся твердых тканей коронки, что потребовало удаления зуба. Примечательно, что на протяжении всех двух лет зуб оставался полностью бессимптомным.
Клинический случай 2
У девочки в возрасте 2,5 лет, вскоре после прорезывания второго нижнего правого моляра, был обнаружен глубокий коронковый дефект при полном отсутствии кариеса в других зубах. Грануляционная ткань была видна в области фиссуры пораженного зуба (рис. 4a). Предшествующие (до прорезывания) рентгенограммы отсутствовали. Поражение не имело типичных признаков кариозного разрушения, но имело зернистый вид.
На соответствующей рентгенограмме (рис. 4b) определялся дефект в мезиальной области соединения эмали и цемента (СЭЦ) — вероятно, вход для резорбирующей ткани — и рассеянные кальцификатоподобные структуры в пульпарной камере. Пульпарное пространство, по-видимому, было еще защищено тонким слоя дентина, воспалительных изменений апикально не наблюдалось.
Диагностика и лечение проводились под общим наркозом. Поскольку пульпа была обнажена, была выполнена пульпотомия, после чего зуб восстановлен стандартной металлической коронкой из нержавеющей стали (рис. 4c). На контрольном осмотре через один год зуб был бессимптомным, однако повторную рентгенографию выполнить не удалось.
Ещё через год девочка обратилась с жалобой на шатающуюся коронку. На рентгенограмме (рис. 4d) была обнаружена трещина коронки, предположительно вследствие истонченных стенок, оставшихся после удаления грануляционной ткани. При этом зуб оставался бессимптомным.
Обсуждение
Инвазивная внутрикоронковая резорбция до прорезывания (ВКРП) — это редкая и слабо изученная патология. Из-за низкой встречаемости и ограниченного числа публикаций ее этиология до сих пор остается неясной. Однако очевидны параллели с инвазивной цервикальной резорбцией (ИЦР):
- в обоих случаях предполагаемый вход для резорбирующих клеток расположен в области соединения эмали и цемента (СЭЦ);
- пульпа остается витальной, защищенной неминерализованным, а значит — не подверженным резорбции предентином.
При этом внешняя цервикальная резорбция (ВЦР) часто распространяется циркулярно вокруг пульпарной камеры и прогрессирует вдоль корневого канала к апексу, тогда как ВКРП ограничена коронковой частью пульпарной камеры.
ВКРП начинается либо в области соединения эмали и цемента, либо на окклюзионной поверхности в глубоких фиссурах.
В классическом сканирующем электронном микроскопическом исследовании (Neuvald & Consolaro, 2000) на удаленных зубах были выявлены четыре варианта соединения эмали и цемента:
- Эмаль перекрыта цементом,
- Прямое соприкосновение цемента и эмали,
- Цемент перекрыт эмалью,
- Отсутствие контакта между эмалью и цементом с наличием обнаженного дентина между ними.
- Причем у одного зуба могут встречаться разные типы соединений.
Также глубина фиссур может быть недостаточно минерализована, что создает условия для проникновения ткани.
На рентгенограммах в приведенных клинических случаях дефекты доходили до СЭЦ, однако клинически никакой связи с пародонтом выявлено не было.
Этиологический фактор, запускающий резорбцию, остается неизвестным.
Также неясно, играют ли роль такие факторы, как гипоксия или ишемия, которые обсуждаются в контексте внешней резорбции.
Также неясно, играют ли роль такие факторы, как гипоксия или ишемия, которые обсуждаются в контексте внешней резорбции.
Так как ВКРП развивается до прорезывания, а коронка остается внешне интактной и пациент не предъявляет жалоб, данная патология часто обнаруживается случайно.
Поскольку первичные панорамные снимки у детей чаще всего выполняются ортодонтами, именно эти специалисты могут сыграть ключевую роль в ранней диагностике и своевременном лечении ВКРП.
Поскольку формирование корня не завершено, была предпринята попытка сохранить витальность пульпы, несмотря на широкое ее обнажение при удалении резорбирующей ткани.
В описанном случае резорбтивный дефект был обнаружен довольно поздно — уже после начала прорезывания, когда первая рентгенограмма была сделана из-за болевых ощущений.
Однако подходы к лечению ВКРП в непрорезавшихся зубах остаются неопределенными.
Поскольку этиология ВКРП неизвестна, методов профилактики пока не существует. Тем не менее, рекомендуется тщательно анализировать все доступные рентгенограммы — как панорамные снимки непрорезавшихся зубов, так и bitewing-снимки прорезавшихся зубов, чтобы обеспечить раннее выявление внутрикоронковых поражений.
С учетом дентальных инвагинаций, эвагинаций и других аномалий развития, повышение осведомленности ортодонтов и детских стоматологов о ВКРП представляется крайне важным.
Примечательно, что через три года после вмешательства лечение оказалось успешным. Однако из-за малого возраста пациентки и ограниченного сотрудничества процедура проводилась в неоптимальных условиях, без использования коффердама. Требуется дальнейшее наблюдение, чтобы контролировать развитие зуба и долгосрочное сохранение витальности пульпы.
Заключение
Внутрикоронковая резорбция до прорезывания (ВКРП) — это редкое заболевание, поражающее развивающиеся зубы, которое, как правило, обнаруживается случайно и часто ошибочно диагностируется как «скрытый кариес».
Ранняя диагностика — преимущественно на основании рентгенологических обследований — и своевременное вмешательство могут значительно улучшить прогноз для пораженных зубов, а также позволить сохранить витальность пульпы и обеспечить дальнейшее формирование корней.
